Cabinet dentaire à Montferrier-sur-Lez
Notre cabinet, spécialisé en
implantologie à Montferrier-sur-Lez
Au sein de notre cabinet, spécialisé en implantologie à Montferrier-sur-Lez, nous visons d’abord la conservation de la dent, quand c’est possible.
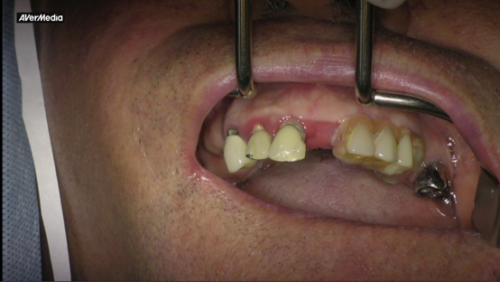
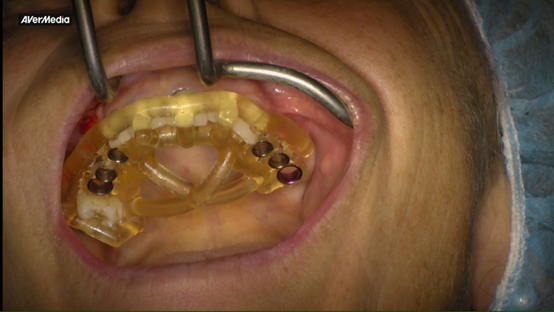
Un implant dentaire, c’est une petite racine artificielle en titane que l’on place dans l’os de la mâchoire pour remplacer une dent absente ou irrécupérable. Cette racine sert d’appui à la “dent” visible : une couronne lorsqu’il s’agit d’une dent, ou un bridge quand il faut en remplacer plusieurs. Le titane est biocompatible : au fil des semaines, l’implant s’unit à l’os (on parle d’ostéointégration), ce qui permet de retrouver une base solide.
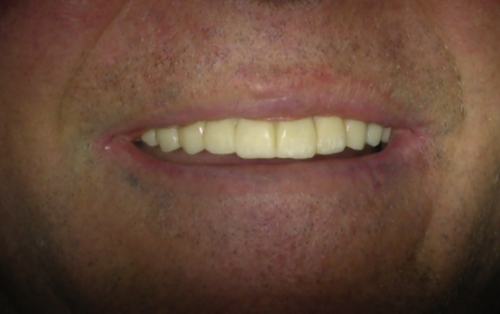
L’implant remplace la racine ; la partie visible est faite sur mesure. Nous travaillons la forme, la teinte et les contacts avec les dents voisines pour que la couronne sur implant s’intègre naturellement dans votre sourire et votre façon de mordre (l’occlusion). Des empreintes et, si besoin, des photos servent de repères pour ce résultat personnalisé.
À Montferrier-sur-Lez, notre pratique en implantologie reste mesurée : l’implant n’est proposé que lorsque la dent ne peut
plus être conservée. Avant toute décision, nous expliquons les alternatives (bridge, prothèse amovible) avec leurs avantages et limites. L’objectif n’est pas “la solution parfaite” mais la solution adaptée à votre dentition et à votre quotidien.

Quelles solutions peut offrir l’implantologie ?
Selon la situation bucco-dentaire du patient, plusieurs familles de
solutions existent après examen :
- une couronne sur implant pour remplacer une dent manquante
- un bridge sur implants lorsque plusieurs dents doivent être remplacées
- une prothèse amovible stabilisée par implants pour gagner en tenue et en confort de mastication
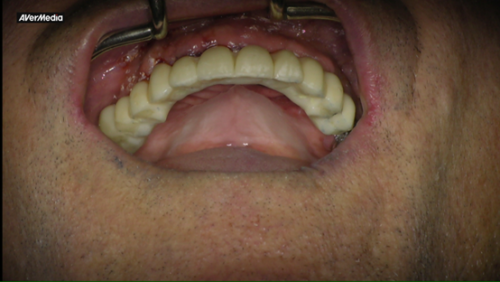
- une prothèse fixe sur implants quand les conditions cliniques le
permettent
Le nombre d’implants, le type de prothèse et le calendrier sont déterminés au cas par cas après un bilan clinique et radiologique, en tenant compte de l’os, des gencives, de l’occlusion, de vos habitudes et de vos attentes. Les options sont expliquées avec leurs bénéfices et limites, un devis clair est remis, et la décision se prend ensemble.


Étapes et parcours de soin chirurgical
Les implants dentaires s’adressent surtout aux adultes en bonne santé générale, prêts à maintenir une hygiène régulière et à venir en suivi. Certains contextes demandent simplement plus d’attention (tabac, traitements en cours, grincement des dents). Si l’os manque, nous pouvons prévoir des gestes de chirurgie buccale (par exemple, une greffe ou une élévation de sinus) pour sécuriser le plan de traitement. Dans tous les cas, nous en discutons ensemble, calmement, avant toute décision.
Pour se faire une idée du parcours de soin, étape par étape :
- Bilan : On fait le point sur votre situation dentaire et, si besoin, on réalise de l’imagerie pour vérifier l’os et la gencive.
- Plan de traitement : On vous explique les options, les étapes (durée, nombre de séances) et les suites. Un devis clair vous est remis.
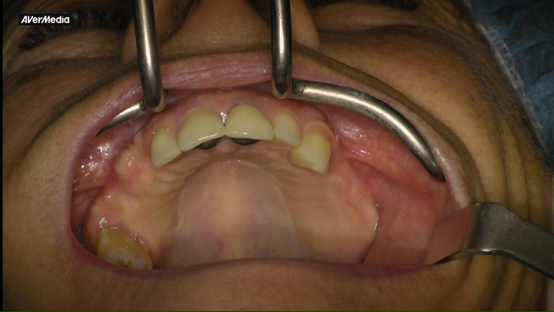
- Pose de l’implant : L’acte se fait sous anesthésie locale, en salle chirurgicale dédiée et stérilisée, avec des protocoles d’hygiène stricts.
- Cicatrisation : L’implant s’unit progressivement à l’os : c’est la phase où l’on laisse le temps faire son travail.
- La dent sur l’implant : On pose la couronne (ou le bridge) et on ajuste si nécessaire pour que tout soit confortable.
Et après ?
Les suites restent modérées : une gêne quelques jours est possible. Nous donnons des consignes simples (alimentation, hygiène, médicaments si besoin) et restons joignables en cas de question. Pour la tenue dans le temps, l’hygiène quotidienne (brossage, brossettes autour des implants) et des contrôles réguliers sont essentiels. Notre rôle est d’accompagner : on avance à son rythme, avec des explications claires à chaque étape.
GREFFES OSSEUSES
Restauration de l’os par la greffe
Après une extraction ancienne, une infection ou une maladie des gencives, l’os de la mâchoire peut s’amincir. Lorsque l’on envisage un implant ou qu’il faut mieux stabiliser une prothèse, une greffe osseuse peut être proposée : l’objectif est de redonner du volume pour retrouver une base solide.
En pratique, de quoi s’agit-il ?
Un matériau de comblement (biomatériau médical) est placé pour servir de support à l’os existant. Avec la cicatrisation, l’organisme remodèle la zone. Selon le besoin, la greffe peut augmenter la largeur (greffe horizontale) ou la hauteur (greffe verticale) de l’os. Dans certains cas au maxillaire postérieur, une élévation de sinus est discutée.
Le déroulement de l’intervention
Après un bilan (entretien, examen clinique, imagerie si nécessaire), l’acte est réalisé sous anesthésie locale, en salle chirurgicale dédiée, avec des protocoles d’hygiène stricts. Les biomatériaux utilisés sont homologués et tracés ; la technique et les matériaux sont choisis au cas par cas en fonction de la situation clinique.
Suites et conseils
La plupart des patients présentent des suites modérées : léger gonflement ou sensibilité pendant quelques jours.
Des consignes simples sont remises :
- froid externe les premières heures
- alimentation molle et hygiène douce
- éviter le tabac durant la cicatrisation
Un contrôle est programmé. La consolidation osseuse prend quelques semaines à quelques mois, selon le type de greffe. La suite du traitement (par exemple la pose d’implants) est engagée lorsque l’os est jugé suffisant et stable.
COMBLEMENT DU SINUS
Chez certains patients, l’os de la mâchoire du haut (maxillaire) est devenu trop fin au niveau des prémolaires et molaires. Pour pouvoir envisager la pose d’implants dentaires, il faut parfois redonner de la hauteur d’os sous le sinus : c’est le principe du comblement de sinus (sinus lift).
Dans quels cas nous le proposons ?
Avec le temps, après des extractions anciennes ou une perte osseuse, le sinus peut “descendre” et l’os disponible ne suffit plus. Le comblement permet de créer une base osseuse plus épaisse, afin que l’implant soit posé dans de bonnes conditions.
Plus concrètement, comment se déroule l’acte ?
Après un bilan (examen et imagerie type CBCT), la membrane du sinus est soulevée délicatement, puis un matériau de comblement (biomatériau médical) est placé dans l’espace créé. L’intervention se fait sous anesthésie locale, en salle chirurgicale dédiée, avec des protocoles d’hygiène stricts. La technique et le matériau sont choisis au cas par cas selon l’anatomie et le projet prothétique.
Et ensuite ?
Les suites restent généralement raisonnées (gêne, léger gonflement quelques jours). Le patient repart toujours avec des consignes claires à suivre :
- Froid externe les premières heures
- Alimentation molle et brossage doux
- Éviter de se moucher fort et éternuer bouche ouverte
- Éviter le tabac pendant la cicatrisation
Un contrôle est toujours programmé avec le patient. Le remodelage osseux prend plusieurs semaines à quelques mois ; la pose d’implants est planifiée quand la zone est jugée stable. Objectif : offrir au patient une base osseuse fiable pour la suite du traitement.
PARODONTOLOGIE
Le parodonte désigne l’ensemble des tissus qui soutiennent les dents : gencive, ligament, os. Quand la gencive s’enflamme, on parle de gingivite ; lorsqu’une inflammation plus profonde atteint l’os, il s’agit d’une parodontite. Un diagnostic précis permet d’adapter la prise en charge et d’agir au bon moment. La réussite du traitement repose sur un travail d’équipe entre le cabinet et le patient.
Signes qui doivent alerter :
- Saignement au brossage ou spontanément
- Gencives qui se rétractent (“déchaussement”)
- dents plus sensibles
- Mobilité dentaire inhabituelle
- Haleine régulièrement chargée
- Tartre qui revient vite malgré le brossage
Ces signes ne sont pas une fatalité. Une prise en charge précoce (bilan, nettoyage en profondeur, conseils d’hygiène adaptés) aide souvent à calmer l’inflammation et à stabiliser les tissus de soutien.
Ce qu’il faut retenir : plus on intervient tôt, plus il est simple de retrouver des gencives qui ne saignent plus et des dents mieux ancrées.
TRAITEMENT DE LA GINGIVITE
La gingivite est un état réversible, elle est souvent le signe d’un nettoyage moins efficace des zones inflammées qu'il faut corriger.
Ces endroits présentent également un risque de développement accru de passage au stade suivant : la parodontite.
C’est une des maladies chroniques humaines les plus courantes. C'est une maladie inflammatoire qui affecte tous les tissus de soutien de la dent. Si la maladie n'est pas détectée et n'est pas traitée, le déchaussement peut continuer au point que les dents deviennent inutilisables et doivent être extraites.
Environ 40 % de la population mondiale souffre de parodontite à des degrés divers. La parodontite sévère touche ainsi 12% de la population mondiale. Chez l’adulte, on estime qu‘environ 70 % de la perte de dents aujourd'hui est due à la parodontite.

LES CAUSES DE LA PARODONTITE
La parodontite est une inflammation/infection des gencives et de l’os qui tiennent les dents. Elle est multifactorielle : la plaque dentaire joue le premier rôle, mais d’autres éléments peuvent favoriser ou aggraver la situation.
Ce qui favorise l’inflammation :
Conséquences possibles
Sans prise en charge, l’inflammation peut fragiliser l’ancrage de la dent : gencives qui se rétractent (“déchaussement”), mobilité dentaire, gêne à la mastication, mauvaise haleine et aliments coincés plus fréquemment. L’objectif du traitement est de calmer l’inflammation et de stabiliser les tissus pour garder les dents le plus longtemps possible.
Traitement : quel est le déroulement ?
1) Bilan parodontal
Échange, examen des gencives, mesures autour des dents (sondage) et radiographies si besoin. On explique les résultats en termes simples.
2) Phase non chirurgicale (de première intention)
- Nettoyage en profondeur : détartrage au-dessus et sous la gencive (surfaçage), parfois sous anesthésie locale pour le confort.
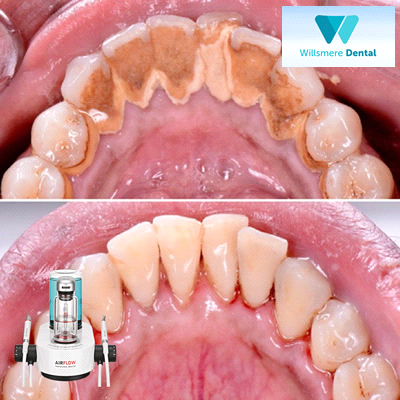
- Aéropolissage à la poudre (type AIRFLOW®) : utile pour retirer le biofilm et les colorations au- dessus et juste sous la gencive, quand c’est indiqué.
- Gestes du quotidien : brosse souple, brossettes interdentaires/fil, produits adaptés ; technique montrée au fauteuil.
- Adjuvants au cas par cas : antiseptiques de courte durée, antibiothérapie seulement si elle est justifiée ; les tests microbiens ne sont pas systématiques.
3) Réévaluation
Après 6 à 8 semaines, on vérifie les saignements, les mesures autour des dents et le confort. S’il persiste des poches profondes, une chirurgie parodontale ciblée peut être discutée.
4) Maintenance (clé de la stabilité)
Des contrôles réguliers (tous les 3 à 6 mois selon le risque) + une hygiène soignée à la maison aident à garder les gencives calmes et les dents bien ancrées
AIRFLOW®
Au cabinet de Montferrier-sur-Lez, l’aéropolissage à la poudre (type AIRFLOW®) est utilisé pour retirer le biofilm dentaire (dépôt mou de bactéries) et les colorations superficielles, au-dessus et juste sous la gencive. Le principe : un jet d’air et d’eau mêlé à une poudre très fine, qui nettoie en douceur les surfaces difficiles d’accès.
Plus concrètement, à quoi sert l’Airflow ?
- Prévention caries / maladies des gencives (entretien régulier).
- Entretien parodontal : aide à contrôler l’inflammation entre deux bilans.
- Autour des implants : nettoyage respectueux des pièces prothétiques.
- Avant certains soins (par ex. éclaircissement, empreintes) : surface propre et uniforme.
Comment se déroule une séance avec Airflow ?
- Repérage du biofilm (parfois avec un révélateur coloré).
- Aéropolissage : embout adapté, passage sur les dents et au collet gingival ; l’eau peut être
tiédie pour limiter la sensibilité. - Finition ciblée si besoin : un ultrason doux (type PIEZON®) retire le tartre dur résiduel là où
la poudre ne suffit pas. - Conseils d’hygiène personnalisés (brossage, brossettes).
Sensations et confort pour les patients
De manière générale, les patients décrivent une sensation de fraîcheur et un polissage doux. En cas de sensibilités, le réglage (pression, température, type de poudre) est ajusté. En plus, des lunettes de protection et une aspiration efficace améliorent bien le confort.

ENDODONTIE SOUS MICROSCOPE
L’endodontie regroupe les soins de l’intérieur de la dent (pulpe/nerf). Elle comprend les thérapies de conservation pulpaire quand la pulpe peut rester vivante, ainsi que les traitements des racines (traitements canalaires / dévitalisations et retraitements si nécessaire).
Microscope opératoire :
Le microscope opératoire apporte un fort grossissement et une lumière précise. Il aide à repérer des canaux très fins, des calcifications ou de petites fissures, et améliore la précision des gestes comme la sécurité du soin. C’est aussi un outil d’aide au diagnostic utile pour comprendre un échec ou affiner une indication.
Thérapeutiques de conservation pulpaire
Quand c’est possible, on privilégie la conservation de la pulpe : la meilleure “obturation canalaire” reste une pulpe vivante et saine.
Le coiffage pulpaire (avec une biocéramique biocompatible) protège la pulpe et stimule la formation d’une dentine de protection. L’élimination de la carie se fait sous microscope, de façon sélective et délicate, afin de préserver au maximum les tissus et respecter le nerf


Le traitement endodontique
Le traitement endodontique (dévitalisation / traitement canalaire) est indiqué quand la pulpe est inflammatoire ou infectée (carie profonde, fracture, lésion ancienne…). Le soin se déroule sous anesthésie locale, avec isolement par digue (champ opératoire) et, lorsque c’est utile, sous microscope.
Le principe : accéder aux canaux, nettoyer, désinfecter puis obstruer (sceller) l’ensemble des canaux de manière étanche. Une restauration adaptée, et parfois une couronne, protège ensuite la dent pour la fonction et la durée.
Le retraitement endodontique
Si un traitement ancien ne suffit plus (douleur à la mastication, gonflement, image persistante à la radiographie), un retraitement peut être discuté. Il consiste à retirer les matériaux existants, désinfecter de nouveau et sceller à neuf, idéalement sous microscope pour mieux voir et travailler avec précision.
L’apexification
Chez l’enfant ou le jeune adulte dont la racine n’est pas encore complètement formée (apex ouvert), une agression (choc, carie) peut imposer un soin particulier. L’apexification crée un bouchon apical étanche à l’extrémité de la racine, à l’aide d’une biocéramique biocompatible, sous contrôle du microscope. Ce bouchon permet ensuite de sceller durablement et de conserver la dent.

Soins sereins pour patients anxieux
Avoir peur du dentiste est plutôt courant. Au cabinet, on prend le temps d’écouter, d’expliquer chaque étape et d’avancer à votre rythme, sans se précipiter. L’objectif : que le rendez-vous se passe calmement, sans surprise tout en mettant à l’aise le patient dès le début.
L’anxiété dentaire, qu’est-ce que c’est ?
Il s’agit d’une appréhension liée au soin : bruit des instruments, anesthésie, mauvais souvenir, impression de ne pas maîtriser… Bonne nouvelle : avec des explications claires, des pauses quand il faut et des gestes douceurs, la plupart des patients trouvent un rythme qui leur convient.
Notre approche :
- Avant le soin : on fait le point sur ce qui inquiète, on présente les options et on fixe des signaux pour demander une pause.
- Pendant : anesthésie locale soigneusement réalisée, étapes annoncées, environnement le plus apaisant possible.
- Après : consignes simples, disponibilité en cas de question.
La sédation consciente (si indiquée)
Quand l’anxiété est marquée, une sédation consciente peut être proposée. Elle diminue le stress et les souvenirs précis du soin tout en laissant le patient éveillé et capable de parler.
- Elle se fait sous surveillance, après vérification médicale et consentement.
- Selon la technique retenue, un accompagnant peut être recommandé pour le retour.
- La sédation n’endort pas profondément : elle aide à se détendre; la douleur est gérée par l’anesthésie locale.
FAQ
Solutions MEOPA et QuickSleeper
Au sein de notre structure dentaire, la sédation MEOPA (Mélange Équimolaire Oxygène–Protoxyde d’Azote) aide les patients anxieux à vivre le soin plus sereinement. Concrètement, on respire le gaz par un petit masque nasal : la tension diminue, la perception des sensations est atténuée, tout en restant éveillé et capable de parler.
Comment ça se passe concrètement ?
- Mise en place du masque et respiration tranquille
- Effet rapide (quelques minutes)
- À l’arrêt, l’effet se dissipe vite
- Un départ autonome est généralement possible après validation de l’équipe.
Quelques points clés
- C’est une technique utilisée depuis longtemps en milieu hospitalier et en cabinet dentaire ;
- Elle est réalisée sous surveillance, après vérification médicale et consentement ;
- Elle peut ne pas convenir à tout le monde (selon l’état de santé, traitements en cours, obstruction nasale, etc.) : la décision se prend vraiment au cas par cas.
L’objectif est de proposer un rendez-vous plus calme et serein, avec des explications à chaque étape et des pauses si besoin.
QuickSleeper - anesthésie locale plus douce
QuickSleeper est un stylo électronique d’anesthésie. Son but : rendre l’injection plus confortable et plus précise, en douceur.
- Prise en main façon stylo, souvent plus rassurante (enfants et patients appréhensifs).
- Débit régulier qui atténue la sensation au moment de l’injection.
- Effet rapide sur la dent à soigner.
- Parfois moins d’engourdissement des lèvres et des joues (selon les cas).
Si l’anxiété reste forte, on peut associer une sédation consciente (MEOPA) après évaluation. On explique chaque étape et on s’arrête si besoin : l’objectif est que le soin se passe tranquillement pour le patient.

Restaurations céramiques (CEREC)

Au cabinet de notre cabinet dentaire, nous utilisons la technologie de pointe CEREC . Dans de nombreux cas, elle permet de concevoir et poser une restauration tout- céramique (inlay/onlay, couronne) au cours d’un même rendez-vous : empreinte numérique (sans pâte), conception à l’écran, usinage sur place, puis collage immédiat.
Les bénéfices pour le patient :
Pour donner une idée, voici le déroulé type :
Préparation de la dent
Scan intra-oral
Conception/Usinage
Essai et collage
Point d’attention : tous les cas ne relèvent pas du CEREC : pour certaines situations (volumes très étendus, contraintes particulières), une prothèse réalisée au laboratoire reste préférable. La décision se fait selon la situation bucco-dentaire du patient, au cas par cas après examen.

ONLAYS ET COMPOSITES
Les résines composites :
Les résines composites sont une solution à d’anciennes restaurations – le fameux plombage – devenues visibles et disgracieuses, car les marges se sont colorées au fil du temps. Celles-ci peuvent être responsables de reprises carieuses.
Les inlays/onlays :
Dans les cas où la perte de substance dentaire est trop importante, nous vous proposerons par l’intermédiaire de notre technicien prothésiste, la réalisation d’un élément appelé inlay ou onlay.
Une fois collé, il restaurera ad integrum l’esthétique et la fonction de vos dents.
Les couronnes dentaires :
Suite à un choc ou à une carie importante, votre praticien doit réaliser la pose d’une couronne. Grâce a la technologie moderne, nous utilisons de nouveaux matériaux très esthétiques et biocompatibles avec la gencive.
Les prothèses amovibles :
- Résine
- Valplax
- Stellite
Pour cela, nous collaborons avec 2 laboratoires de prothèse situés à Montpellier.
Blanchiment dentaire
Parfois, ce n’est pas la forme des dents qui gêne, mais tout simplement leur teinte. C’est pour cette raison que nous proposons un éclaircissement dentaire (blanchiment) encadré pour illuminer le sourire tout en restant naturel.
Le principe du blanchiment dentaire
Après un bilan (vérification des caries, des gencives, détartrage si besoin), des gouttières sur mesure sont réalisées. À la maison, on y dépose un gel professionnel et on les porte chaque jour selon le protocole. Bien entendu, des contrôles au cabinet dentaire permettent d’ajuster la durée pour arriver résultat souhaité et possible.
À savoir avant de commencer un protocole de blanchiment dentaire
- Le traitement n’éclaircit pas les couronnes, inlays/onlays ou composites : un ajustement esthétique peut être discuté après.
- Une sensibilité passagère peut survenir : elle se gère avec un rythme progressif et des produits désensibilisants adaptés.
- Certaines situations présentent des contre-indications (grossesse/allaitement, inflammation gingivale active, carie non traitée).
Résultat et entretien
L’objectif est une teinte plus claire et homogène, sans effet artificiel. La tenue dépend aussi des habitudes (café, thé, tabac) et de l’hygiène. Par exemple, un léger rappel peut être proposé au fil du temps et fonction de l’évolution
Si vous souhaitez en parler, un bilan esthétique rapide avec nos praticiens permet de vérifier l’indication et de définir un protocole personnalisé.

- Natural make up woman beauty cosmetic
- Beautiful woman smile with healthy teeth whitening. Matching shades of the implants. Healthy Smile.

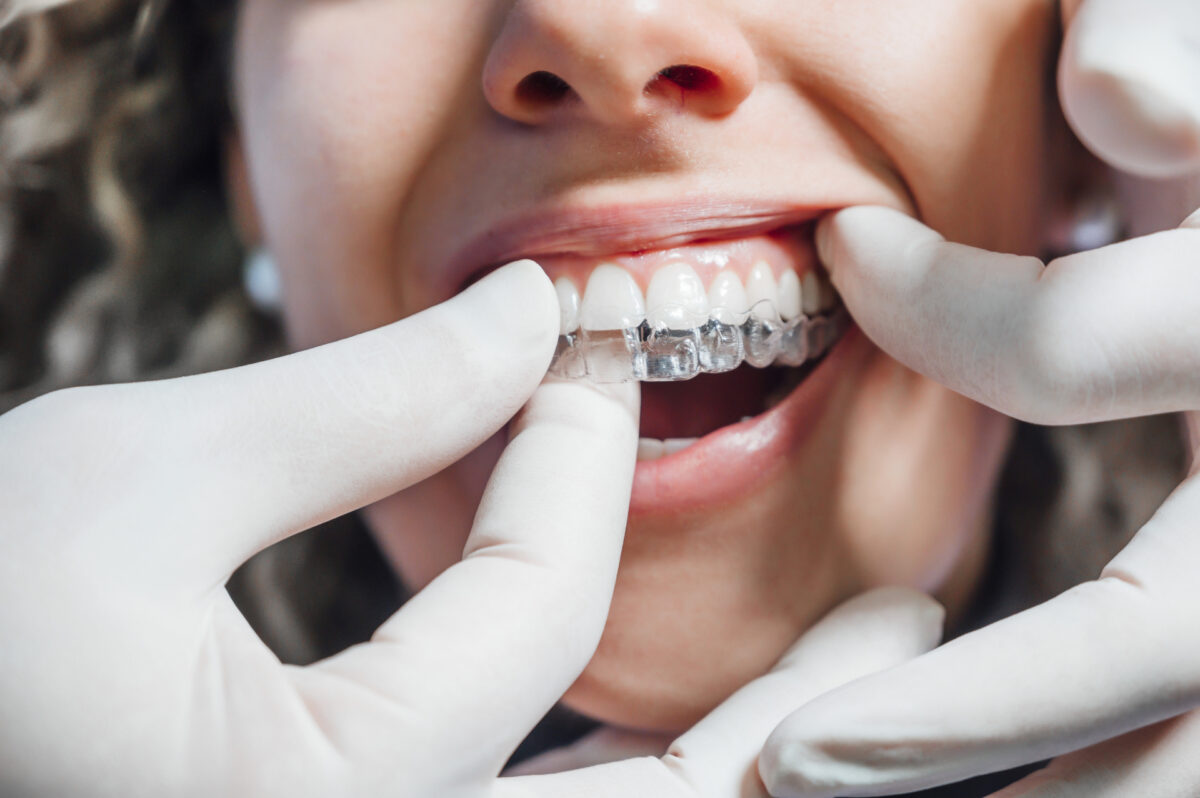
ORTHODONTIE INVISIBLE (GOUTIÈRES D'ALIGNEMENT)
Les gouttières d’alignement, aussi appelées aligneurs sont faits pour redresser les dents. Ce sont des gouttières transparentes, amovibles et discrètes. C’est une option appréciée des adultes et des adolescents qui souhaitent corriger l’alignement sans bagues visibles.
Comment ça marche ?
Le traitement se fait avec une série de gouttières faites sur mesure. Chaque paire est portée environ 1 à 2 semaines et déplace les dents progressivement.
- Port recommandé : ≈ 22 h par jour (on retire pour manger/boire autre chose que de l’eau et pour le brossage).
- Des taquets discrets (petites pastilles de résine) ou de petits élastiques peuvent être nécessaires pour guider certains mouvements
Pour qui ?
Indications fréquentes : chevauchements légers à modérés, espaces, récidive après ancien appareil. Certaines corrections plus complexes peuvent demander une autre technique (bagues, voire chirurgie). L’option se décide au cas par cas.
Les étapes au cabinet (Montferrier-sur-Lez)
- Bilan : photos, empreinte numérique 3D, radiographies ; définition des objectifs
- Plan : simulation des mouvements, explications sur la durée et le nombre de gouttières ; devis détaillé.
- Traitement : remise des aligneurs, contrôles réguliers pour suivre l’avancée.
- Contention : à la fin, mise en place d’une contention (fil collé et/ou gouttière de nuit) pour stabiliser le résultat.
Confort et hygiène Les aligneurs sont lisses et généralement bien tolérés. Une sensibilité légère peut apparaître au changement de gouttière. L’hygiène reste simple : brossage après les repas, rinçage/nettoyage des aligneurs chaque jour.
L’objectif est clair: un sourire mieux aligné, obtenu progressivement et en toute discrétion, avec un suivi clair à chaque étape.